
Дата создания: 12 марта 2000 года
Автор: Лашутин Сергей Витальевич
Источник: www.hd13.narod.ru
Комментарий автора
В представленном ниже аттестационном отчёте желающие могут найти информацию об авторе сайта Гемодиализ для специалистов (http://www.hd13.narod.ru)
Аттестационная работа врача-нефролога
отделения «Искусственная почка» клиники нефрологии, внутренних и профессиональных болезней им. Е.М. Тареева
Московской Медицинской Академии им. И.М. Сеченова
Лашутина Сергея Витальевича
за 1996-1998 г.г.
г. Москва, 2000 год
Оглавление
- Краткая автобиографическая справка
- Краткая характеристика работы отделения гемодиализа
- Анализ работы за три года (1996-1998)
- Лечебно-диагностическая работа
- Процедуры
- Операции
- Случай из практики
- Внедрение в практику элементов научной организации труда, новых форм экстракорпоральной детоксикации и испытание новой диализной медицинской техники
- Бикарбонатный гемодиализ
- Препараты рекомбинантного эритропоэтина
- Компьютеризация отделения «Искусственная почка»
- Работа с медицинскими кадрами отделения
- Санитарно-просветительская работа
- Список опубликованных работ (1996-1999)
I. Краткая автобиографическая справка
Я, Лашутин Сергей Витальевич, родился 16 октября 1957 г. в городе Ленинграде, в семье военного врача и медсестры.
В 1974 г. поступил на первый курс Туркменского медицинского института, на лечебный факультет. В 1976 г. в связи с переездом на новое место жительства переведен на третий курс лечебного факультета Одесского медицинского института. На шестом курсе работал медбратом в урологическом отделении Одесской дорожной больницы.
После окончания Одесского медицинского института в 1980 г. по специальности «Лечебное дело» прошел интернатуру в Свердловской железнодорожной больнице по специальности «Терапия». С 1981 г. работал врачом-терапевтом дежурантом ЦКБ № 1 МПС (г. Москва), с 1982 г. — врачом-нефрологом нефрологического отделения с аппаратами «Искусственная почка» той же больницы.
С 1988 г. работаю врачом-нефрологом отделения «Искусственная почка» клиники терапии и профзаболеваний 1 ММИ им. И.М. Сеченова (сейчас переименована в клинику нефрологии, внутренних и профессиональных болезней Московской медицинской академии). С 1989 по 1991 гг. по совместительству работал врачом блока интенсивной терапии ЦКБ АН СССР.
Общий стаж работы — 20 лет, по специальности — 18 лет. Повышение квалификации проходил: в 1984 г. по клинической нефрологии и в 1985 г. по оперативной нефрологии в ЦОЛИУВ на базе больницы им. С.П. Боткина, в 1992 г. — цикл усовершенствования «Диагностика и лечение заболеваний почек в клинике внутренних болезней» на ФУВ и в 1999 г. — сертификационный курс по нефрологии на базе ММА им. И.М. Сеченова.
В 1993 г. присуждена ученая степень кандидата медицинских наук (диссертация «Длительное лечение анемии эритропоэтином у больных с ХПН на программном гемодиализе»). В 1995 г. присвоена высшая квалификационная категория «врача-нефролога».
Освоил различные методы экстракорпоральной терапии у больных с терминальной почечной недостаточностью, владею основными хирургическими навыками по созданию сосудистого доступа (а/в шунт и а/в фистула), пункционными методами диагностики и лечения (стернальная и плевральная пункции, лапароцентез).
Участвовал во внедрении современных методов лечения больных с ТПН в практику работы отделения (клинические испытания различных препаратов рекомбинантного эритропоэтина, перевод отделения на бикарбонатный гемодиализ) и компьютерного ведения медицинской документации, а также в разработке «Перспективного плана развития отделения «Искусственная почка» клиники нефрологии, внутренних и профессиональных болезней им. Е.М. Тареева ММА им. И.М. Сеченова» до 2002 г. в рамках программы «Нефрология».
Имею 25 печатных работ, в том числе 5 — в зарубежной печати. Являюсь соавтором перевода книги Ингрид Ледебо «Ацетатный и бикарбонатный диализ» (1999).
II. Краткая характеристика работы отделения гемодиализа
Отделение «искусственная почка» клиники нефрологии, внутренних и профессиональных болезней им. Е.М. Тареева функционирует более 30 лет и является одним из первых отделений, где проходило становление отечественного гемодиализа. В прошлом отделение являлось базой Всесоюзного центра гемодиализа, с 1996 г. — одним из базовых подразделений Федерального центра нефрологии и гемодиализа. Основной задачей отделения остается ведение больных с терминальной почечной недостаточностью, реабилитация их и подготовка к трансплантации почки.
Отделение «Искусственная почка» является отделением хирургического профиля в терапевтической клинике. В отчетный период (1996-1998 гг.) отделение было рассчитано на 10 диализных мест (25 пациентов) и 15 стационарных коек. В течение года в отделении проведен капитальный ремонт с его реорганизацией и модернизацией (Рис.1).
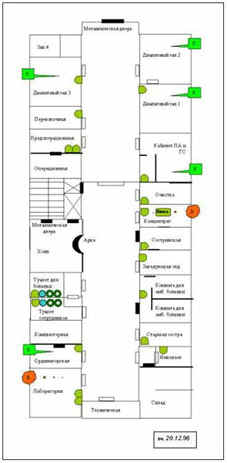 |
| Рис. 1. Схема операционно-диализного блока после ремонта. |
С декабря 1999 года отделение рассчитано на 15 диализных мест (15 больных). В течение 1-2 лет планируется увеличение количества диализных больных до 45.
Отделение имеет в своем составе оперблок, стационар на 10 коек, лабораторию и вспомогательные помещения. Оперблок отделения включает: 4 диализных зала на 15 диализных мест, операционную, перевязочную, кабинет плазмафереза и гемосорбции. Вспомогательные помещения — помещения для медицинского и технического персонала, комнаты ожидания для амбулаторных больных, складские помещения.
В отчетный период (1996-1998) в среднем в отделение ежегодно госпитализировалось около 100 больных, преимущественно с хронической почечной недостаточностью. В структуре заболеваний преобладали больные с хроническим гломерулонефритом и хроническим пиелонефритом. Условно всех больных можно разделить на три потока: стационарные и амбулаторные больные, получающие лечение программным гемодиализом, а также стационарные больные на консервативной терапии.
Кроме того, в специализированном кабинете отделения проводятся сеансы плазмафереза, гемосорбции, изолированной ультрафильтрации больным из других отделений клиники и из других клиник ММА им. И.М. Сеченова (нервная, глазная, психиатрии и др.).
Ежегодно в отделении гемодиализа проводилось более 2 тысяч гемодиализов, около 100 сеансов гемосорбций и плазмаферезов.
С 1998 г. отделение полностью работает на бикарбонатном концентрате, который является более физиологичным, чем распространённый сейчас в России ацетатный диализный концентрат. Приготовление и контроль электролитного состава готового концентрата проводится в лаборатории отделения гемодиализа.
Сосудистый доступ у большинства больных осуществляется через артериовенозную фистулу, сформированную, как правило, в нижней трети недоминирующего предплечья. У вновь поступивших больных процедуры гемодиализа сначала проводятся посредством артериовенозного шунта, а затем — на сформированной артериовенозной фистуле. С 1999 г. всё чаще в качестве острого сосудистого доступа используется установка двухпросветного подключичного катетера с последующим формированием артериовенозной фистулы.
III. Анализ работы за 3 года (1996-1998)
Лечебно-диагностическая работа
В отчетный период наблюдалось 104 больных в возрасте от 21 до 70 лет (средний возраст — 42,5 года), большую часть из которых составили больные с хроническим гломерулонефритом и хроническим пиелонефритом (см. Таблица 1).
Таблица 1
| Характеристика больных по нозологическим формам | |||
|---|---|---|---|
| Нозология | 1996 г. | 1997 г. | 1998 г. |
| Хронический гломерулонефрит | 23 | 17 | 16 |
| Хронический пиелонефрит | 3 | 5 | 5 |
| Диабетическая нефропатия | 2 | 3 | 3 |
| Амилоидоз почек | 2 | 2 | 1 |
| Системные заболевания | 2 | 3 | 2 |
| Другие | 5 | 6 | 4 |
| Общее количество больных | 37 | 36 | 31 |
Основными осложнениями являлись:
- анемия — 100%
- артериальная гипертония — 90%
- гепатиты В — 20% и гепатиты С — 6%
- умеренный вторичный гиперпаратиреоз — 9%
- уремическая кардиомиопатия с явлениями недостаточности кровообращения — 6%
- уремический перикардит — 3%
Лечение анемии выполнялось препаратами рекомбинантного ЭПО.
В течение 1996-1998 гг. врачами отделения внедрены и успешно используются пролонгированные блокаторы ангиотензин-превращающего фермента (Энап, Принзид и Привинил), а также пролонгированные антагонисты кальция (Карден, Изоптин-ретард) и селективные бета-блокаторы (Атенолол, Локрен). Применение этих препаратов показало их высокую эффективность и безопасность для лечения артериальной гипертонии у больных, получающих диализное лечение.
По поводу вторичного гиперпаратиреоза назначали фосфат-связывающие препараты (преимущественно карбонат кальция), в некоторых случаях витамин Д3 (оксидевит, ванальфа).
Проявления недостаточности кровообращения контролировались преимущественно ультрафильтрацией, интенсификацией гемодиализа, снижением уровня натрия в диализирующем растворе, назначением нитратов и ингибиторов ангиотензин-превращающего фермента.
При перикардитах проводили интенсификацию гемодиализа (до 5 раз в неделю), уменьшение дозы гепарина под контролем ВСК и назначение парентерального дицинона для профилактики нарастания выпота в полость перикарда.
Большая часть вновь поступающих больных после решения проблемы сосудистого доступа (от 2 недель до 2-3 месяцев) переводилась на лечение амбулаторным гемодиализом. Длительное пребывание в стационаре диктовалось, как правило, социальными показаниями (иногородние больные с отсутствием места жительства в Москве). За отчетный период до 20% больных после стабилизации состояния возвращалось к трудовой деятельности (как правило, кабинетный труд).
Процедуры
Выполнено 1200 процедур гемодиализа и 10 процедур гемодиафильтрации у 17 больных. Последние выполнялись у 2 больных в связи с гнойно-септическими осложнениями. Количество процедур представлено в Таблице 2.
Таблица 2
| Количество выполненных процедур | ||
|---|---|---|
| Название процедур | Количество процедур | Количество больных |
| Гемодиализ | 1200 | 17 |
| Гемодиафильтрация | 10 | 2 |
| Изолированная ультрафильтрация | 32 | 6 |
| Гемосорбция | 25 | 5 |
| Реинфузия асцитической жидкости | 4 | 2 |
Операции
Основная операционная деятельность складывалась из операций по формированию сосудистого доступа (Таблица 3).
Таблица 3
| Количество выполненных операций | |||
|---|---|---|---|
| Название операций | 1996 г. | 1997 г. | 1998 г. |
| Формирование сосудистого доступа в том числе а/в шунт а/в фистула |
35 25 10 |
40 19 21 |
29 12 17 |
| Лапароцентез | 9 | 13 | 4 |
| Плевральная пункция | 5 | 6 | 3 |
| Стернальная пункция | 12 | 3 | 4 |
В отделении в отчетный период (1996-1998) продолжала использоваться следующая стратегия по формированию сосудистого доступа. При поступлении большинству больных (90% поступающих больных нуждались в срочном начале лечения гемодиализом) устанавливали артериовенозный шунт Скрибнера-Квинтона по стандартной методике.
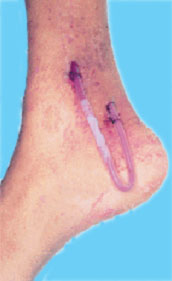 |
| Рис. 2. Артериовенозный шунт на голени. |
В нижней трети недоминирующего предплечья (как правило, левого) под местной анестезией выполнялись 2 продольных разреза длиной 3 см. Выделенные a.radialis и v.cephalica канюлировались (канюли 13-16 размера), дистальные концы сосудов перевязывались. Оба колена шунта выводились через небольшие разрезы наружу и замыкались. Затем накладывались швы на кожу.
Через 1-1,5 месяца (после созревания подкожной вены) чуть выше артериовенозного шунта формировалась на тех же сосудах артериовенозная фистула. Через продольный (поперечный, два продольных модификации) разрез под местной анестезией выделяли a.radialis и v.cephalica. Атравматической нитью 7/0 создавали анастомоз «конец в конец». Дистальные концы сосудов перевязывали, канюли шунта удаляли. Рана ушивалась. На 3-4 день а/в фистула была доступна для пункций.
В отсутствии острых показаний к началу гемодиализа больному загодя (от 3-6 недель до полугода) формировалась артериовенозная фистула. Один из этапов формирования артериовенозной фистулы представлен на Рисунке 3.
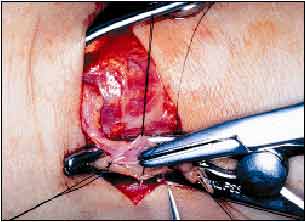 |
| Рис.3. Формирование артериовенозной фистулы. |
В 2000 г. мы несколько изменили стратегию создания постоянного сосудистого доступа. Теперь, как правило, при острых показаниях к гемодиализу устанавливается двухпросветный катетер, что дает возможность почти сразу же формировать артериовенозную фистулу. Эта практика в последние годы (с появлением и усовершенствованием катетеров) широко применяется в мире и находит все большее распространение и в нашей стране, так как позволяет избегать осложнений артериовенозного шунта (тромбозы, нагноение, перевязка сосудов конечностей).
Случай из практики
Больная Б., 32 лет, фармацевт, москвичка. С 6-летнего возраста выявлен сахарный диабет 1 типа (инсулинозависимый). Поступила в отделение в 1995 г. в тяжелом состоянии с явлениями терминальной почечной недостаточности (азотемия, анемия, артериальная гипертония), осложнениями сахарного диабета (выраженная необратимая ретинопатия с падением зрения, полинейропатия, диабетическая стопа). Сформирован артериовенозный шунт, начато лечение программным гемодиализом (одна из первых больных на бикарбонатном гемодиализе) по 4 часа 3 раза в неделю. Через 1,5 месяца на фоне повторных тромбозов а/в шунта развилось нагноение в области установки шунта. Под прикрытием антибиотиков выше а/в шунта (практически в средней трети левого предплечья) сформирована артериовенозная фистула, которая функционировала в последующие три года. В 1996 г. на фоне терапии ЭПО развился тромбоз а/в фистулы, проходимость которой была восстановлена удалением тромбов из места анастомоза через введенный в полость фистулы катетер, с последующим курсом гепарина в течение 2 недель. Продолжалось лечение бикарбонатным гемодиализом, инсулинотерапия, гипотензивная терапия, препараты ЭПО. Больная была компенсирована и в конце 1997 г. в НИИ Трансплантации ей была выполнена успешная трансплантация трупной почки. В настоящее время больная продолжает иммуносупрессивную терапию, функция трансплантата сохранена.
Этот пример интересен успешным лечением больной с тяжелым сахарным диабетом как бикарбонатным гемодиализом (почти 3 года), так и последующей трансплантацией почки (функция трансплантата уже 3 года).
IV. Внедрение в практику элементов научной организации труда, новых форм экстракорпоральной детоксикации, испытание новой диализной медицинской техники
За отчетный период (1996-1998) продолжалось внедрение в практику работы отделения бикарбонатного гемодиализа (в 1998 г. отделение полностью перешло на бикарбонатный буфер), различных препаратов рекомбинантного эритропоэтина (эпрекс, рекормон, эпокрин, эпомакс, эритростим). Продолжалась отработка ведения больных с сахарным диабетом на программном гемодиализе и подготовки их к трансплантации почки.
Начата компьютеризация отделения. С 2000 г. освоена и успешно используется новейшая современная аппаратура:
- новая система очистки воды обратным осмосом фирмы «Wattentechnik»
- аппараты искусственная почка «Tina» фирмы «Althin»
- миксер для приготовления концентрата фирмы «Fresenius»
- аппарат для непрерывного плазмафереза фирмы «Haemonetik»
Бикарбонатный гемодиализ
У больных с почечной недостаточностью функцию почек замещает диализ, и буферная ёмкость крови восстанавливается посредством включения в состав диализирующего раствора различных буферных источников. Из-за недостаточной коррекции кислотно-основного состояния на процедуре, многие диализные больные постоянно пребывают в состоянии метаболического ацидоза. Идеальный диализирующий раствор в качестве буфера должен содержать бикарбонат, а по ионному составу приближаться к плазме больного.
На заре гемодиализа в состав диализирующего раствора входил бикарбонатный буфер. Введение в середине 60-х годов в состав диализирующего раствора ацетатного буфера разрешило много практических проблем диализа, связанных с бикарбонатом (преципитация карбоната кальция и микробная пролиферация), и способствовало широкому распространению гемодиализа. Вред, причиняемый ацетатом, был выявлен в течение последующего десятилетия, когда большее значение стали придавать эффективности и качеству диализной процедуры. Появление новых диализаторов с высокопроницаемыми мембранами увеличивало объёмы ацетата, попадающего в кровь на процедуре, и одновременно, приводило к удалению из крови больших объёмов бикарбоната, что перегружало организм ацетатом и вело к дальнейшему прогрессированию ацидоза.
Находясь на ацетатном диализе, больные страдают от гипотонии, тошноты и рвоты. Попадая в организм, ацетат окисляется в мышечных клетках, поэтому способность организма к метаболизму ацетата напрямую зависит от развитости мышечной массы тела. Очевидно, что мышечная масса у больных с ТПН развита плохо, что затрудняет метаболизм ацетата в организме. Количество ацетата, попадающего в кровь во время ацетатного гемодиализа, порой настолько велико, что к расщеплению ацетата приходится подключаться различным окислительным системам организма, что нарушает метаболизм других веществ в организме.
Когда количество ацетата, поступившего в организм за время диализа, начинает превышать метаболические способности организма, происходит накопление различных промежуточных веществ и нарушение физиологического пути окисления, что приводит к появлению различных осложнений гемодиализа.
Выбор буфера на диализе во многом определяет стабильность гемодинамики во время процедуры. Ацетат вызывает вазодилятацию, которая уменьшает периферическое сосудистое сопротивление. При отсутствии необходимой компенсации, этот процесс, в сочетании с выполняемой во время процедуры ультрафильтрацией, может вызывать значительное снижение артериального давления.
Бикарбонатный буфер, в отличие от ацетатного, вызывает несимпатическую вазоконстрикцию, которая, не смотря на удаляемую из организма жидкость, будет способствовать сохранению физиологического объёма плазмы и поддерживать артериальное давление на физиологическом уровне.
На стабильность гемодинамики во время процедуры оказывает влияние целый комплекс различных факторов: уровень натрия в диализирующем растворе, скорость ультрафильтрации, выбор буфера, степень конвекционного транспорта веществ и т.д. Бикарбонатный гемодиализ, проводимый при физиологическом уровне натрия в диализирующем растворе, обычно обеспечивает достаточную гемодинамическую стабильность у большинства диализных больных.
Большинство осложнений, возникающих на гемодиализе, связаны с использованием ацетатного буфера. Замена ацетатного буфера на бикарбонатный у гемодинамически нестабильных больных, получающих стандартный гемодиализ, также улучшает их состояние и уменьшает частоту осложнений.
Преимущества от использования на гемодиализе бикарбоната очевидны и обусловлены как отсутствием в диализирующем растворе патологических концентрация ацетата, так и физиологическим воздействием бикарбоната. Гемодиализ переносится легче, когда удаление жидкости сочетается с поддержанием на физиологическом уровне артериального давления, стабильными газами крови, нормальной вентиляцией лёгких и наименьшим количеством негативных метаболических процессов, происходящих на фоне очистки крови. При отсутствии в диализирующем растворе ацетата облегчается процесс удаления из организма фосфатов, так как внутриклеточное накопление неорганического фосфата является следствием метаболизма ацетата.
Использование на гемодиализе бикарбоната позволяет более адекватно корригировать кислотно-основное состояние как во внеклеточной, так и во внутриклеточной среде организма. Это способствует нормализации нарушенных обменных процессов в организме, многие из которых раньше относили к последствиям уремии. У больных, длительно получающих бикарбонатный гемодиализ, появляется реальная возможность правильно питаться и оптимизировать вес тела. Влияние бикарбоната на ренальную остеодистрофию требует дальнейшего изучения, но уже сейчас его применение кажется полезным из-за уменьшения экстракции костного буфера и увеличения количества удаляемых на гемодиализе фосфатов.
Повышение биосовместимости стандартной процедуры гемодиализа следует начинать с замены ацетата на бикарбонат. Различия в кислотно-основной коррекции при различных методах лечения почечной недостаточности могут иметь долговременные последствия, полноценно оценить которые пока ещё достаточно сложно.
С мая 1995 г. мною совместно с сотрудниками фирмы «Гамбро» (Швеция) начато внедрение бикарбонатного гемодиализа в практику работы отделения. Сначала были переоборудованы четыре АИП АК-10. В 1996 г. получены пять АИП «Centrysystem 2» (Second Hand) фирмы «Cobe» (США), которые совместно с техником отделения Усовым О. переоборудованы для проведения бикарбонатного гемодиализа. К 1998 г. отработаны прописи бикарбонатного концентрата, возможности его хранения, идентификации и документирования процессов приготовления и использования. Обучен медицинский персонал и отделение полностью переведено на бикарбонатный гемодиализ.
В процессе модернизации отделения в 1999 г. доработана практика приготовления бикарбонатного концентрата (закуплен миксер для автоматического приготовления концентрата). С открытия отделения в декабре 1999 г. использовался фабричный концентрат, с марта 2000 г. начато использование концентрата, приготовленного из фабричных сухих смесей.
Внедрению бикарбонатного гемодиализа в отделении помог совместный с Дьяченко И.В. перевод книги Ингрид Ледебо «Acetate versus bicarbonate» на русский язык (книга издана в 1999 г.)
Препараты рекомбинантного эритропоэтина
Анемия при заболеваниях почек описана Брайтом около 160 лет назад и встречается еще в доазотемической стадии в 25-30% случаев. С развитием ХПН частота анемии нарастает и она становится одним из самых серьёзных осложнений в терминальной стадии хронической почечной недостаточности. Это осложнение заметно влияет на прогноз заболевания и выживаемость больных, находящихся на программном гемодиализе.
Длительное время для коррекции почечной анемии использовались малоэффективные препараты железа и андрогены, а применение регулярных переливаний крови было связано с риском угнетения эритропоэза, опасностью инфекционных и аллергических осложнений, а также развития вторичного гемосидероза.
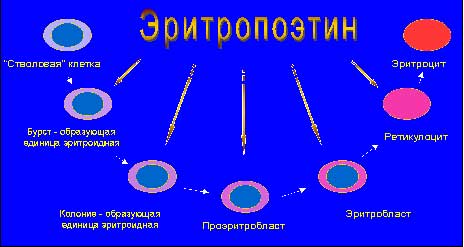 |
| Рис. 4. Схема влияния ЭПО на эритропоэз. |
До недавнего времени предполагалось, что основным механизмом анемии являются уремические токсины, непосредственно ингибирующие продукцию эритроцитов костным мозгом. В настоящее время ведущая роль в механизмах почечной анемии отводится дефициту эритропоэтина, продукция которого сморщенными почками резко снижена и не соответствует степени анемии. Благодаря успехам генной инженерии, с 1985 г. в клиническую практику широко внедряются препараты рекомбинантного человеческого эритропоэтина, значительно расширившие возможности лечения почечной анемии.
С 1989 г. препараты рекомбинантного эритропоэтина применяются и в нашей стране. Наше отделение в числе первых в России начало применять препараты рекомбинантного человеческого эритропоэтина. Мы имеем опыт документированного применения различных препаратов ЭПО более чем у 150 диализных больных, включая перитонеальный диализ (совместно с больницей С.П. Боткина). В 1996 г. в отделении проводились клинические испытания эпоэтина альфа («Эпрекс» фирмы «Янссен-Силаг») в шприцах, эпоэтина омега («Эпомакс» фирмы «ЛЕК»), а в 1997 г. отечественного препарата «Эритростим» — всего около 80 больных.
Наши результаты показали большую эффективность и безопасность применения меньших подкожных доз ЭПО по сравнению с внутривенными. Большая экономичность и безопасность выдвигают лечение небольшими дозами препаратов рекомбинантного эритропоэтина (разовая доза — 20 ед/кг веса больного), вводимых подкожно, на первое место при длительном применении у больных.
На основании полученных результатов в отделении были разработаны практические рекомендации по применению этих препаратов, направленные на повышение безопасности и экономичности лечения:
- подкожный способ введения
- начало лечения с малых доз с постепенным их увеличением по схеме
- необходимость в дополнительном назначении препаратов железа под контролем уровня сывороточного ферритина, коэффициента насыщения трансферрина железом
- коррекция побочных эффектов
Компьютеризация отделения «Искусственная почка»
Современный уровень развития диализной техники предполагает использование достижений компьютерной технологии. В отчетном периоде (1996-1998) продолжалась работа по компьютеризации отделения. Разработаны стандартные бланки и формы, облегчающие ведение медицинской документации (первичный осмотр больного, план обследования больного, дневниковые записи, записи процедур и операций, этапные эпикризы и выписки, бланки анализов лаборатории отделения, заявки на кровь и исследования, бланки оплаты лечения для коммерческих больных и т.д.). Сохраняется банк данных по поступлению больных, начиная с 1996 г.
С открытием отделения в 1999 г. практически все истории болезни ведутся на компьютере. Начато использование компьютерной программы фирмы «Gambro» для расчета адекватности гемодиализа. Автоматизирована система подачи заявок в отделение трансфузиологии. На сегодняшний день отделение «Искусственная почка» является ведущим в клинике по использованию компьютерных технологий.
V. Работа с медицинскими кадрами отделения
В качестве наставника за отчетный период с 1996 по 1998 гг. в отделении подготовлено двое врачей и пять новых медсестёр. С медсёстрами отделения ежегодно проводилось 3-4 занятия по различным вопросам гемодиализа, практическим навыкам и профилактике острого вирусного гепатита, ВИЧ и другим особо опасным инфекциям. Проводились занятия со студентами 3-4 курсов и с курсантами ФУВ по ХПН и гемодиализу: показания (относительные и абсолютные) к гемодиализу, аппаратура, сосудистый доступ, осложнения на гемодиализе и др. Два врача обучены азам компьютерной грамотности (Word, Excel). Два техника, две медсестры и один врач обучены приготовлению ацетатного и бикарбонатного концентрата.
VI. Санитарно-просветительская работа
Санитарно-просветительная работа проводилась с больными и их родственниками по вопросам особенности диеты у диализных больных, уходу за сосудистым доступом, профилактике острого вирусного гепатита и туберкулёза. С медсёстрами — по профилактике острого вирусного гепатита, обработке хирургического инструментария, по особенностям утилизации использованного одноразового расходного материала.
12 марта 2000 года
подпись (Лашутин С. В.)
VII. Список опубликованных работ (1996-1999)
- Николаев А.Ю., Лашутин С.В., Ермоленко В.М., Трофимова Е.И., Соколовская И.В. Методы введения рекомбинантного эритропоэтина больным ХПН с анемией на программном гемодиализе. Практическая нефрология, 1997, № 1, стр. 14-17.
- Лашутин С.В., Николаев А.Ю. Эпоэтин альфа в лечении анемии у больных на программном гемодиализе. Тверь, «Альба», 1997, 39 с.
- Лашутин С.В., Николаев А.Ю. Эпокрин(tm) — эффективность и безопасность у больных, находящихся на диализе. Врач, 1998, № 7, стр. 40-42.
- S. Lashoutin, A. Nikolaev, I. Tareyeva. The retrospective study of methods and routes of Eprex administration in hemodialysis patients. (Abstracts 14th Danube Symposium on Nephrology. Prague, September 3-6, 1998). Aktuality v nefrologii, 1998, 1, 51.
- A. Nikolaev, S. Lashoutin, V. Ermolenko, V. Besruk. Low EPO doses in the treatment renal anemia in HD and CAPD patients. (Abstracts 14th Danube Symposium on Nephrology. Prague, September 3-6, 1998). Aktuality v nefrologii, 1998, 1, 51.
- S. Lashoutin, A. Nikolaev, E. Trofimova. New Russian recombinant erythropoietin. Beneficial effects and safety in dialysis patients. (Abstracts 14th Danube Symposium on Nephrology. Prague, September 3-6, 1998). Aktuality v nefrologii, 1998, 1, 50.
- Лашутин С.В., Николаев А.Ю., Ермоленко В.М., Шутов Е.В., Безрук В.Г., Иващенко М.А. Низкие дозы рекомбинантного эритропоэтина в лечении почечной анемии у больных, находящихся на хроническом гемодиализе и на амбулаторном перитонеальном диализе. Терапевтический архив, 1999, № 6, стр. 61-63.
- Lashutin S., Nikolaev A., Tareyeva I. The efficiency of EPO in the ESRD-patients on acetate and bicarbonate hemodialysis. Abstracts 36 Congress of the European Renal Association, European Dialysis and Transplant Association, September 5-8, 1999. Madrid, Spain. P.337.
- Лашутин С.В., Николаев А.Ю., Трофимова Е.И. Эритропоэтин в лечении анемии при хронической почечной недостаточности. Патогенетическое лечение анемии препаратами рекомбинантного эритропоэтина. Материалы научно-практической конференции 25 ноября 1999. Москва, ГВКГ им. Н.Н. Бурденко, 1999, стр. 35-45.
- Ингрид Ледебо. Ацетатный и бикарбонатный диализ. (Перевод с английского С.В. Лашутина, И.В. Дьяченко). Москва, Издательский дом «Веселые картинки», 1999, 220 с.
